
痛みへの過剰なフォーカス
生物医学は疼痛治療をする際に、「痛み」の治療に過剰なフォーカスをします。
これは疼痛治療における問題点の1つです。その理由を説明していきます。
LoeserのConceptual model of painを見ると、苦痛(Suffering)が含まれていることに気づきます。
※ここではSufferingを便宜上、苦痛と訳します。Sufferingは苦痛の他にも苦しみや苦悩とも訳せますが、苦悩は悩むことに特に注視しているように思えるので苦痛と訳すことにしました。
なんにせよ苦痛は「人間の完全性に対する物理的または心理的な脅威の結果」と解釈されます[1]。
なぜ苦痛が重要なのか?
厳密に言えば疼痛患者において痛みそのものが、医療を求める理由になる訳ではありません。
痛みがあっても人によっては気にするようなことではないこともあります。
例えばトレーニングによって生じた筋肉痛といった何か目標を達成する上で生じる痛みは医療を受けるきっかけにはなりにくいです。すぐ治ると分かっている痛みも医療を頼ることなく自然に任せます。
また特別な文脈で痛みに快楽を感じる人がいますが、このような痛みはIASPの痛みの定義には不快でないため当てはまらず、医療における痛みには分類されません。そしてこの痛みで医療も受けません。
(IASPの痛みの定義は一般的な痛みではなく医療における痛みを定義したものです)
痛みがある上で苦痛を感じたり障害を実感することで、医療を受けるきっかけになります。
医療を求めるのは苦痛や障害であり痛みだけではないということは、解決すべきなのは痛みに限らず苦痛や障害も含まれます。しかし苦痛は客観的に観察することはできませんし、痛みほど痛みを感じている本人であっても意識的に注目しません。(障害については後述)
痛みを有している患者さんが「この痛みはなくなりますか?」と聞くことはあっても「この苦痛はなくなりますか?」とは聞きません。
治療対象が苦痛であることは医療者にとって朗報な面もあります。
慢性疼痛を完全になくす試みは成功していません。少なくとも現時点で「慢性疼痛を意図的に治す」という目標はバベルの塔を登っているようなものですが、痛みによって生じた苦痛を緩和するという目標であればまだ現実的です。
痛みではなく苦痛の緩和を目標にすることは目標達成の可能性を高めます。
障害
「腰痛と障害は区別されなければならない」ことは以前説明しましたが、痛みに関連した障害の緩和が目的であれば障害についての理解を深めたいです[5]。
Loeserは痛みの解釈(Loeser`s conceptual model of pain)に大きな影響を与えたことで知られていますが、痛みにおける障害についても度々言及してきました[6]。
日本語ではどちらも「障害」と訳せてしまいますが、障害はDisabilityとImpairmentに分けられます。
日本語での使い分けが不明であるため、ここでは障害をDisabilityまたはImpairmentと表現します。
Disabilityは「人間にとって正常と考えられる方法または範囲内で活動を行う能力のあらゆる制限または欠如」であり、Impairmentは「心理的、生理的、解剖学的構造または機能の損失または異常」を指します[3]。
深部腱反射や感覚の検査など医学的に評価されることが多いのはImpairmentです。
必ずしもImpairmentは、Disabilityの原因となるわけではありません。
例えば仕事は生きていく上で不可欠なものです。患者に「安静にして下さい」と言うことは、短期的に痛みを抑えることができますが、就労を妨げ、Disabilityを助長することになります。ここにImpairmentは関係ありません。それから四肢を過度に固定すると機能が低下していき、患者さんはその部分を使うなと言われると、問題がかなり深刻であると解釈してしまい、Disabilityの増加につながる可能性があります。
Disabilityは心理的・生理的・解剖学的といった個人の内にあるものだけに影響されず、環境的・社会的・職業的・教育的要因によっても左右されます。痛みも影響を与える要因の一つに過ぎません。
それを理解するためにLoeserの「疼痛行動(Pain behavior)」を利用できます。
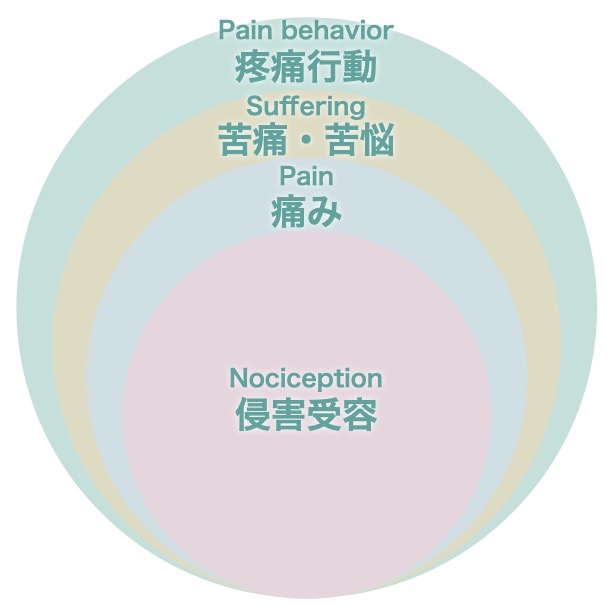
Loeser`s conceptual model of pain
Loeserは「疼痛行動」を痛みについて説明する際、頻繁に用いています[3][4]。

Loeser`s conceptual model of painは痛みを4つの要素に(侵害受容・痛み・苦痛・疼痛行動)分類して、患者さんへのアプローチに役立てようとしたものです。
侵害受容・痛み・苦痛は常に個人的な出来事であり、第三者が知ろうとしても、それは推測でしかないことを認識する必要があります。
患者は痛みや苦痛を数値(VAS・NRS)として医療者に伝えることもできますが、この数値は言語化する過程で実際の痛みや苦痛の強さをそのまま表したものではなく、あくまで痛みや苦痛の強さを表現しようとした数値に変わります。
例えば美味しいご飯を食べて、美味しさをNRSの11点評価(0-10)したとして、美味しさの実感を美味しさの数値的表現置き換える時に、そのお店が高級料理店だと知っていれば無意識に数値を高くするかも知れません。味の実感から表現の間に環境や心理的な要因が数値を変動させます。
また数値で表しても実際の美味しさは第三者に伝わる訳ではありません。
これと同じように数値で表した痛みが第三者に伝わる訳ではありません。
一方で疼痛行動だけは観察し、定量化することができます。疼痛行動は「その人が痛みのためにすること、しないこと」であり、痛いと言う・不機嫌になる・横になる・薬を飲む・医者に行く・仕事をしないなどが含まれます。
Loeser`s conceptual model of painが玉ねぎ形(入れ子状)をしているのは、疼痛行動は外側にあり観察できる、侵害受容・痛み・苦痛は内側にあり観察できないことを表しています。
疼痛行動は痛みに起因する要因のみに影響され生じる訳ではありません。
顕著な例は診断ラベルです。

例えばヘルニアと診断された患者さんは屈曲動作を避けるようになることがあります。
ヘルニアと診断されたケースも保険適用のために便宜上そう言われただけで実際はそれほどヘルニアと診断するほどの根拠はないこともあります。この場合社会システムが患者の疼痛行動に影響を与えることになります。
特に何ヶ月も何年も続く慢性疼痛患者の場合、疼痛行動に寄与している様々な要因は症状を悪化させたり持続させないようにするものなのか、そうではない別の要因によるものなのか切り分けることは非常に困難です。
疼痛行動を継続させる重要な決定要因は、慢性疼痛を抱えるすべての患者を取り巻く膨大な数の環境的影響であると考えられています[5]。その中には患者の配偶者や家族の疼痛行動に対する反応、仕事に関連した要因、医療提供者や社会福祉制度の態度や治療プログラムなどが含まれます。
これらは患者さんからの聴取だけでは、十分な情報を得ることはできませんが、それでも疼痛行動に影響しているのであれば観察することに意識を向けたいものです。
疼痛行動にこれら環境要因などが重要な役割を果たすと予想されるのであれば、「人間にとって正常と考えられる方法または範囲内で活動を行う能力のあらゆる制限または欠如」であるDisabilityも同様にこれらの要因が重要な役割を果たすと予想できます。そのためDisabilityには元々痛みを訴えるようになった要因だけでなく、患者の苦痛や正常な活動を行えない状態を維持している要因を含めることが不可欠になってきます。
徒手療法、運動療法のいずれにおいても、痛みを「道しるべ」にすることは、不十分な結果に終わることはここから理解できます。
Loeserの基本的な視点
Loeserが提唱してきた痛み治療における障害や苦痛の観点は恐らく「組織や臓器ではなく、人が疾患になる」という考えの現れであり[2]、これは疾患はその人に宿るものであり、患者の物語に耳を傾けることによってのみ、症状の重要性や意味を理解できるという認識のナラティブ・メディスンと類似しています。
このような観点は言われてみれば当たり前だと思うかも知れませんが、実際医療はしばしば人よりも身体的なものを治すことを目的としています。
参考文献
[1]Loeser JD. Pain and suffering. Clin J Pain. 2000 Jun;16(2 Suppl):S2-6. doi: 10.1097/00002508-200006001-00002. PMID: 10870733.[2]Loeser JD. Pain: disease or dis-ease? The John Bonica Lecture: presented at the third World Congress of World Institute of Pain, Barcelona 2004. Pain Pract. 2005 Jun;5(2):77-84. doi: 10.1111/j.1533-2500.2005.05204.x. PMID: 17177753.
[3]Loeser, J. D. (1991). What is chronic pain? Theoretical Medicine, 12(3), 213–225. https://doi.org/10.1007/bf00489607
[4]Loeser, J. D., Sullivan, M. (1995). Disability in the chronic low back pain patient may be iatrogenic. Pain Forum, 4(2), 114–121. https://doi.org/10.1016/s1082-3174(11)80011-5
[5]Waddell, G. (2004). The back pain revolution. Churchill Livingstone.
[6]Loeser JD, Cousins MJ. Contemporary pain management. Med J Aust. 1990 Aug 20;153(4):208-12, 216. PMID: 1697027.


