
臨床において慢性疼痛が誤って急性疼痛のように扱われていると感じることがある1つの例は疼痛強度の評価です。
「今の痛みの強さはどのくらいですか?」
慢性疼痛の痛みの評価をいつの時点またはいつの期間で行えば良いかは、最適解がわかっていない臨床上の課題です。
その中で現在の疼痛強度を聞くというのは、何が意図があってのことなのか、単に急性疼痛の評価では現在の疼痛強度を聞くためそれがそのまま慢性疼痛に転用されているのかどちらでしょうか?
慢性疼痛で現在の疼痛強度を聞く利点は急性疼痛ほど大きくなく、時に誤解を生みます。
急性疼痛の多くは侵害受容刺激に応じて疼痛レベルを変動させるため数日前に比べて今日の疼痛強度が減少していれば、修復が進んでいる指標になります。慢性疼痛の多くは侵害受容刺激と痛みの程度の関係が急性疼痛ほど明らかではなく、侵害受容刺激がないまたは見つかることなく痛みが生じています。そして疼痛強度は1日の中でも、朝痛みが強かったけれど昼から痛みが弱くなったり、朝は痛みがなかったけれど昼から強くなったりと短時間で変動したり、以前紹介したように慢性的な変動パターンのある人は数日単位で平均疼痛強度が異なります。

このような場合、現在の疼痛強度は治っている指標にも悪化している指標にもなりません。
前回の来院時の疼痛強度と現在の疼痛強度を比べて症状の変化を解釈する医療者もいますが、これには妥当性がありません。
そこで出てくる疑問が、「いつのどのような疼痛強度を聞けば良いのか?」です。
一般的には慢性疼痛は期間で聞く方が良いと考えられていますが、実際どのような評価が使われているでしょうか?
Von Korffらは平均疼痛強度や1日の持続時間、特徴的な痛みの強さを評価に含めています[1][2]。Kellerらは最小の痛みや最悪の痛みを含めています[4]。Dautらは普段の痛みを含めています[5]。
神経障害性疼痛に用いられるpainDETECTでは「いま現在のあなたの痛みは10点満点でどの程度ですか ?」「過去4週間で最も激しい痛みはどの程度でしたか」「遇去4週間の痛みの平均レベルはどの程度ですか」[3]
「患者が1週間の間に激しい痛みで過ごす時間」「1週間の間にどれだけの痛みの強さが変動または変化するか」という評価もできます[6]。
基本パターン
時間に関連した痛みの評価で典型的に使われる評価は以下のようにまとめられます。
 これらを全て用いることはそれだけで時間がかかってしまうのであまり良い手段とは言えません。
これらを全て用いることはそれだけで時間がかかってしまうのであまり良い手段とは言えません。
それぞれの評価にどのような利点と欠点があるのか考えていきます。
最大の痛み/最悪の痛み
患者さんが日常生活を送っていて不快感を覚えやすいのは最大の痛みや持続時間が長い痛み、予期できない痛みといった心理的苦痛が大きいものです。
そのため最大の痛みは患者さんの問題視する痛みの一側面を如実に表していると考えられます。
一方で最大の痛みは特定の期間の行動や動作に大きな影響を受けます。例えば大掃除のような身体的負荷が高い活動をした週とそうではない週を比べると身体的負荷が高い活動をした週の最大の痛みが強くなります。
そのため「過去1週間で生じた最大の痛みはどの程度でしたか?」を基準とし、先週と比べて今週の最大の痛みが減少していても改善していると解釈することはできません。
「過去24時間で生じた最大の痛みはどの程度でしたか?」のように短期間であればより顕著で、その24時間以内に痛みを悪化させるイベントが起きない可能性が過去1週間より高いため質問するタイミングで最大の痛みはより変動しやすくなります。
変動しやすいということは信頼性(測定値の一貫性や再現性)が低いことになります。
この問題を解決するために「過去1ヶ月で生じた最大の痛みはどの程度でしたか?」と聞くことで、変動性は小さくなります。しかし1ヶ月間のことを記憶しておくのは難しく、想起バイアス(過去の出来事や経験を想起させて得られた回想の正確性や完全性の違いから生じる誤差)のリスクが上がります。
最小の痛み
最小の痛みは最大の痛みとは正反対の問題を抱えています。
最小の痛みは特に安静にしていた時期や鎮痛薬を使用していた時の痛みを反映する可能性が高く、恐らく変動性は低く(=信頼性は高く)なりますが、最初から最小の痛みはNRS(0-10)で0-1程度と臨床的に追う必要はなかったり、患者が問題視していない痛みであるケースもあります。
平均の痛み
患者さんは時間毎に疼痛強度を記録しているわけではないため、正確に言えば疼痛強度の平均値を表しているわけではありません。
この値はその患者さんが想起する痛みによる影響をかなり受けます。
例えば、日常生活を送っていて特に悪化も緩和もしていない時間帯の痛みを平均の痛みとして報告する人もいれば、痛みを想起する時に印象に残っている痛みの平均を取る人もいると考えられます。
どのような基準で平均の痛みを報告するかがその患者の中で一貫していれば信頼性が極端に下がることはないと思われますが、人によって平均的な痛みが表しているものには違いがあることは覚えておいた方が良いでしょう。
基本的に平均の痛みは最大の痛みが有している利点(患者さんが苦痛と感じた痛みを測定する)は持っていませんが、最大の痛みほど変動しないためより信頼性が高いと思われます。もし「痛みを想起する時に印象に残っている痛みの平均を取る」患者さんの場合、最大の痛みと同じように直近であった痛みを変化させるイベントの影響を大きく受けることになります。
疼痛強度の組み合わせ
こう見ると最小の痛みを使う理由はあまりないようにも見えますが、最小の痛みと最大の痛みを比較することで「どれだけの痛みの強さが変動するか」を計算できます。

例えば「過去1ヶ月でどれだけの痛みの強さが変動しましたか?」(=過去1ヶ月の最大の痛み-最小の痛み)に対して変動が大きい患者さんは変動性パターンを有している可能性が高くなります。変動性パターンを有する患者さんの痛みの評価はそうではない人に比べて疼痛強度の変化が痛みの改善を表しているとは言い難いためこれを把握しておくことは治療効果を誤解しないために必要です。
「24時間以内でどれだけの痛みの強さが変動しましたか?」(=過去24時間の最大の痛み-最小の痛み)が大きい患者さんに関しては短時間の変動性が高いため、現在の疼痛レベルを聞く臨床的意義はかなり弱くなります。
過去1ヶ月の問題と利点
評価に含める期間が長すぎると、評価から再評価までの期間が空き過ぎてしまう問題もあります。
例えば患者さんが週に1度来院しているとして、過去1ヶ月の疼痛強度を変化の指標にする場合、週4回の介入のうち3回は変化の有無を判断しないことになり、患者さんによっては早く痛みが無くなって欲しいにも関わらず変化について触れてくれる頻度が少なくて不満に感じたり、通院するモチベーションが下がる人も出てくるかも知れません。
患者さんの中には短期間で疼痛レベルを変化させられる人をより信頼する人もいます。介入後疼痛レベルが下がると、その治療を継続すれば治っていくという誤解は患者さんだけでなく、医療者の中でも一般的です。短期間の痛みの変化を追いすぎることは中・長期的に意味のない治療に依存してしまうデメリットもありますが、信頼してもらうために短期の疼痛レベルをモニターすることも時に必要です。
最初から過去1ヶ月の疼痛強度を過度に強調してしまうとこのようなケースにおいて上手く行かなくなります。
一方で利点もあります。
長期の変化をモニターするということは慢性疼痛において痛みの変化が短期間で起こりにくいか、短期間で変化が起こってもそれが意味のある変化とは言い難いことを伝えるきっかけにもなります。短期間の評価で変化のモニターを行うことは、短期間の変化に意味があると思わせたり、短期間で痛みが変化すると捉えられてもおかしくありません。そして短期間で変化をモニターしているにも関わらず、短期間で変化しなかった時に短期間で変化しない理由を伝えることになります。
そのため最初から、短期間の痛みの変化は長期的な痛みの変化を表していないことを説明したり、痛みを中・長期的に変化させる介入にはある程度の介入期間が必要になることを伝えるきっかけに長期間で痛みの変化をモニターする評価を利用することもできます。
臨床では、を考える
臨床で求められるのは検査の信頼性や妥当性の他に、使いやすさや時間的・金銭的コストもあります。
1つの評価を採用することは、その検査のデメリットをカバーできず、複数の評価を採用したり複雑な評価にすることは使いやすさやコストの都合上利用が難しくなります。
折衷的に考えれば最大でも最小でもなく、痛みの平均を聞くのが無難にも見えます。しかし痛みの平均は痛みの変動性を知るためには優れた評価ではありません。
どの期間(現在・過去1週間・過去1ヶ月)を評価するかに関しても折衷的に考えれば過去1週間が無難にも見えます。
現在の痛みは期間が限定的過ぎで、過去1ヶ月は覚えておくのが困難です。過去1週間と過去1ヶ月の幅が広すぎるため、記憶していられて短過ぎないという観点から過去2週間という選択肢も生まれてきます。しかし過去1週間を選択する意味の理由が特別あるわけでもありません。慢性疼痛の治療にはある程度長い介入期間が必要なことを考えると過去1週間は短すぎるとも言えます。
このようにメリットデメリットを鑑みると1つの疼痛評価ではどうしても不十分になってしまいます。
そう考えるとpainDETECTの「いま現在のあなたの痛みは10点満点でどの程度ですか ?」「過去4週間で最も激しい痛みはどの程度でしたか」「遇去4週間の痛みの平均レベルはどの程度ですか」という3つの評価は冗長でもなく、評価が少なすぎるわけでもないため優れていると実感します。さらにpainDETECTではこの質問の後の項目で疼痛レベルの変化もモニターしているため痛みの平均レベルだけでは分からない変動性パターンも見逃しません。
 painDETECTの問題は以前も言ったように、慢性腰痛の変動パターンと一致していないため慢性疼痛に対しても利用できるほどの妥当性があるか不明である点です。
painDETECTの問題は以前も言ったように、慢性腰痛の変動パターンと一致していないため慢性疼痛に対しても利用できるほどの妥当性があるか不明である点です。
変動パターンを患者さん自身に書いてもらうという手段も取れます。ということで作ってみました。
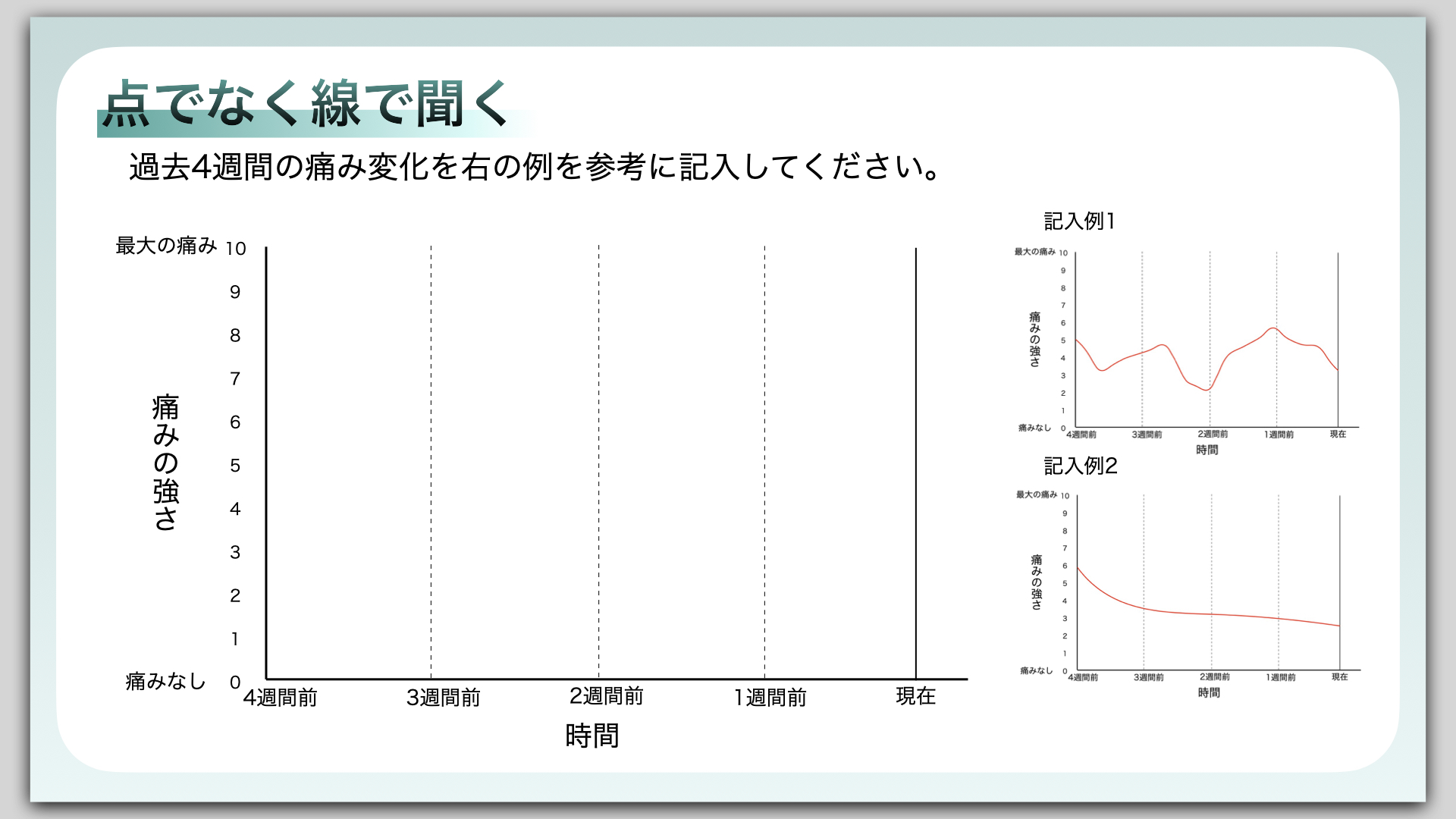
この評価は質問することなく、現在の疼痛強度、最大の痛み、最小の痛み、おおよその平均、最大の痛みと最小の痛みの差を知ることができます。この評価の臨床上の問題は複雑さです。初めてこれに記入する際には補助が必要かも知れません。

来院日毎に経過を線で記録してもらえば視覚的に一目で痛みの経過がわかります。
皆さんはどのような評価が最適だと思うでしょうか?考えるきっかけになればと思います。
参考文献
[1]Von Korff M, Dworkin SF, Le Resche L. Graded chronic pain status: an epidemiologic evaluation. Pain. 1990 Mar;40(3):279-291. doi: 10.1016/0304-3959(90)91125-3. PMID: 2326094.[2]Von Korff M, Ormel J, Keefe FJ, Dworkin SF. Grading the severity of chronic pain. Pain. 1992 Aug;50(2):133-149. doi: 10.1016/0304-3959(92)90154-4. PMID: 1408309.
[3]Freynhagen, R., Baron, R., Gockel, U., & Tölle, T. R. (2006). painDETECT: a new screening questionnaire to identify neuropathic components in patients with back pain. Current medical research and opinion, 22(10), 1911–1920. https://doi.org/10.1185/030079906X132488
[4]Keller S, Bann CM, Dodd SL, Schein J, Mendoza TR, Cleeland CS. Validity of the brief pain inventory for use in documenting the outcomes of patients with noncancer pain. Clin J Pain. 2004 Sep-Oct;20(5):309-18. doi: 10.1097/00002508-200409000-00005. PMID: 15322437.
[5]Daut RL, Cleeland CS, Flanery RC. Development of the Wisconsin Brief Pain Questionnaire to assess pain in cancer and other diseases. Pain. 1983 Oct;17(2):197-210. doi: 10.1016/0304-3959(83)90143-4. PMID: 6646795.
[6]Goldman RE, Broderick JE, Junghaenel DU, Bolton A, May M, Schneider S, Stone AA. Beyond Average: Providers' Assessments of Indices for Measuring Pain Intensity in Patients With Chronic Pain. Front Pain Res (Lausanne). 2021 Aug 12;2:692567. doi: 10.3389/fpain.2021.692567. PMID: 35295477; PMCID: PMC8915753.


